فينازيل
مركز برلين الطبي
وفرانكفورت أم ماين
مركزكم المتخصص في طب الأوردة، طب الشرج والمستقيم، جراحة الفتق، الوذمة الدهنية والتجميل – في قلب برلين وفرانكفورت أم ماين فرانكفورت أم ماين.


لمحة سريعة عن مراكزنا المتخصصة
أحدث ما توصل إليه الطب الحديث تحت سقف واحد. نحن متخصصون في الإجراءات الطبية اللطيفة والطفيفة التوغل في خمسة مجالات متخصصة.
نحن موجودون في ثلاثة مواقع مركزية في وسط برلين، وقد حصلنا على اعتراف رسمي كمركز اختصاصي عالي الجودة، بما في ذلك مركز اختصاصي في أمراض الأوردة وجراحة الفتق المضمونة الجودة.

معترف به رسميًا
مركز الكفاءة الوريدية
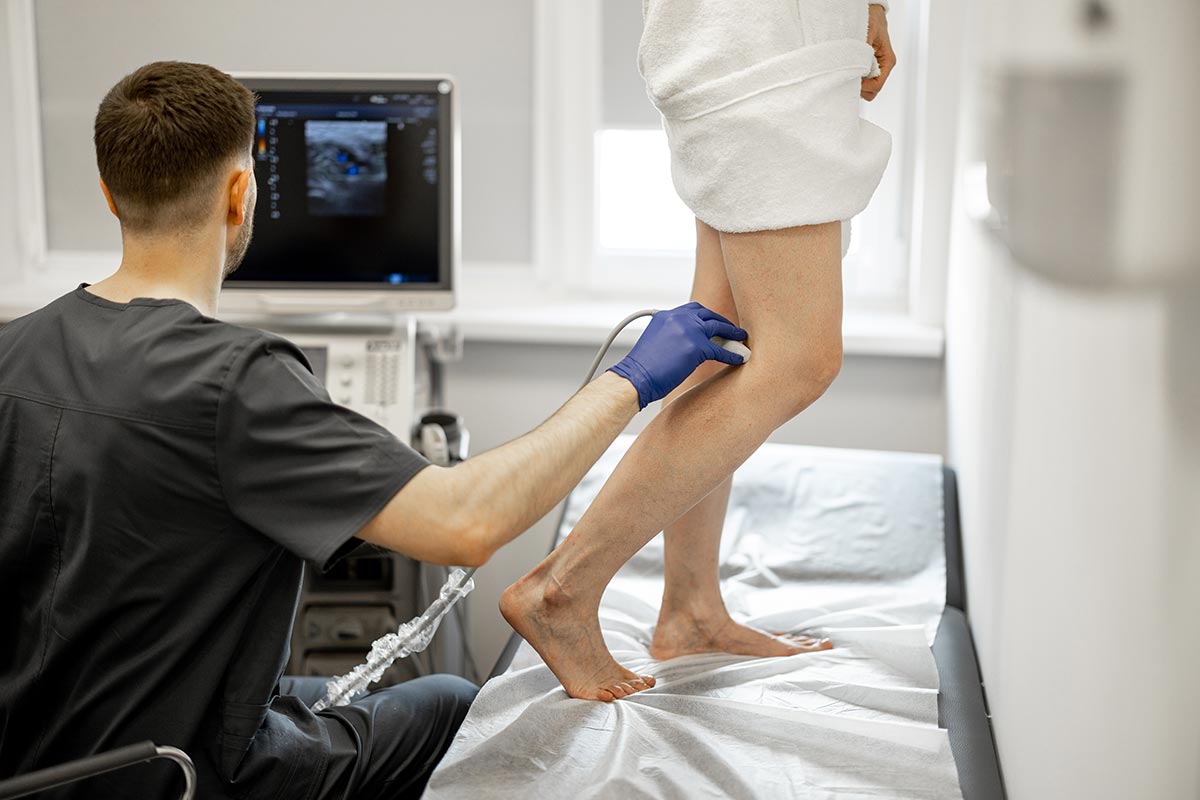
نحن متخصصون في علاج الدوالي الوريدية والأوردة العنكبوتية والتخثر والوذمة الشحمية والعلاج الشامل للأوردة في مواقعنا في برلين في فريدريش شتراسه 95 وشارلوتنشتراسه 13.
مواقعنا
جديد الآن: فينازيل متوفر الآن في فرانكفورت أم ماين!
تقدم لك مراكزنا المتخصصة في برلين وفرانكفورت علاجاً حديثاً للأوردة وطب المستقيم وعلاج الوذمة الشحمية وجراحة الفتق والطب التجميلي – بشكل شخصي وبأقل تدخل جراحي وبمسافات قصيرة.
علاج فعال للدوالي الوريدية بأقل تدخل جراحي – يشرح البروفيسور الدكتور هارنوس
ابق على اطلاع أخبار عن طب الأوردة والمستقيم
يقدم مدونتنا أحدث المعلومات حول العلاجات طفيفة التوغل. نحن نعالج الدوالي والبواسير وغيرها من الأمراض الوريدية والشرجية. ويشمل ذلك طرق العلاج الجديدة والمعرفة المتخصصة من مركزنا الطبي في برلين وفرانكفورت أم ماين.