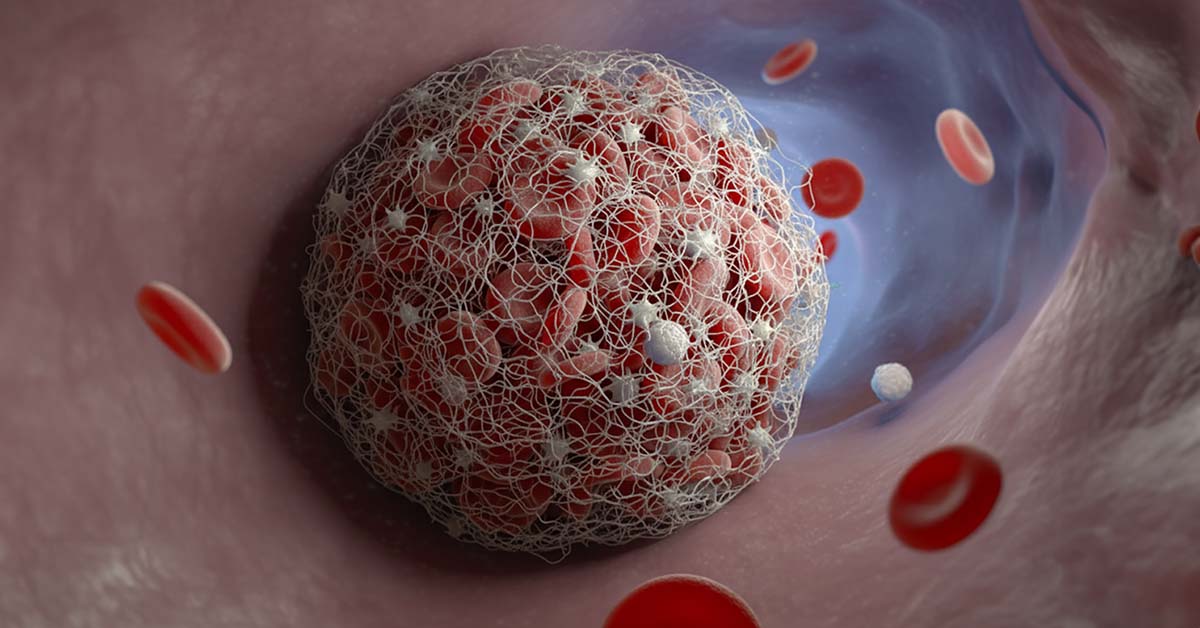
Le danger réside surtout dans le fait que des parties du caillot peuvent se détacher et migrer avec le flux sanguin vers les poumons. Une telle embolie pulmonaire peut mettre la vie en danger et serait responsable, selon les estimations, de jusqu’à 100 000 décès par an dans ce pays. Afin d’éviter des conséquences aussi graves, il est essentiel de reconnaître une thrombose veineuse à un stade précoce et de la traiter immédiatement.
Mais comment se forme une thrombose, comment la reconnaît-on et que peut-on faire contre elle ? Dans cet article, vous apprendrez de manière claire et scientifiquement fondée quelles sont les causes, les facteurs de risque, les symptômes, les options de diagnostic et de traitement.
Nous donnons également des conseils de prévention et expliquons les recommandations des directives actuelles en Allemagne, en Autriche, en Suisse et dans d’autres pays.
L’objectif est d’informer de manière exhaustive les patients et leurs proches – avec empathie et sur la base de preuves – afin que vous puissiez reconnaître le « danger silencieux » dans les veines et réduire activement votre risque de thrombose.
Qu’est-ce qu’une thrombose veineuse ?
Le terme thrombose veineuse désigne une occlusion vasculaire dans une veine due à un caillot sanguin. En principe, les thromboses peuvent survenir dans tous les vaisseaux (y compris les artères), mais les thromboses veineuses sont particulièrement pertinentes pour les maladies veineuses, surtout dans les veines profondes des jambes et du bassin.
On parle alors de thrombose veineuse profonde (TVP). Les veines profondes sont bien protégées dans la musculature et transportent le sang désoxygéné vers le cœur. Si un thrombus se forme ici, il peut entraver le retour veineux et entraîner une stase sanguine. Typiquement, environ 90 % de toutes les TVP se développent dans les veines des jambes, souvent dans les veines profondes du mollet, et peuvent s’étendre aux veines du genou ou du bassin. Les veines du bras sont plus rarement touchées (par exemple, après des perfusions ou des blessures).
Thrombose veineuse superficielle : Outre la TVP, il existe également des thromboses dans les veines superficielles, par exemple en cas de varices, souvent accompagnées d’une inflammation veineuse (thrombophlébite). Cette thrombose veineuse superficielle provoque des symptômes similaires (rougeur locale, douleur) mais est moins dangereuse, car les veines affectées ne mènent pas directement aux poumons.
Néanmoins, la prudence est de mise : une thrombophlébite superficielle peut s’étendre jusqu’à la jonction avec le système veineux profond. Elle augmente également – bien que dans une moindre mesure – le risque d’embolie pulmonaire et ne doit donc pas être prise à la légère.
En général : toute suspicion de thrombose doit être rapidement examinée par un médecin afin d’éviter les complications.
Causes et facteurs de risque
La formation d’une thrombose veineuse est classiquement décrite par la triade de Virchow : 1) ralentissement du flux sanguin (stase), 2) lésion de la paroi vasculaire et 3) hypercoagulabilité du sang. Divers déclencheurs peuvent influencer ces facteurs et ainsi favoriser une thrombose :
- Immobilité prolongée : Le manque d’exercice entraîne un ralentissement du flux sanguin dans les jambes. Une position assise prolongée (par exemple, lors de voyages en avion ou au bureau) et l’alitement (par exemple, après des opérations ou en cas de maladie) augmentent considérablement le risque de thrombose.
Dans ce contexte, on parle souvent de « syndrome de la classe économique » lorsque des thromboses veineuses profondes surviennent lors de vols long-courriers en raison d’une position assise exiguë. - Lésions vasculaires et opérations : Les interventions chirurgicales, les blessures ou les traumatismes dans la région des jambes peuvent endommager la paroi interne des vaisseaux et déclencher une cascade de coagulation locale. Les inflammations vasculaires ou les maladies telles que l’artériosclérose, l’hypertension artérielle et le diabète peuvent également attaquer la paroi veineuse et ainsi favoriser la formation de thrombus.
- Troubles de la coagulation : Les thrombophilies congénitales (par exemple, mutation du facteur V de Leiden, déficit en protéines C/S ou déficit en antithrombine III) entraînent une coagulation excessive. Chez environ 30 % des patients atteints de TEV, on trouve par exemple une résistance à l’APC (facteur V de Leiden) comme cause sous-jacente.
Un manque de substances anticoagulantes ou thrombolytiques peut également favoriser les thromboses. Si une telle thrombophilie existe, le risque augmente considérablement, surtout en combinaison avec d’autres facteurs. - Tendance accrue à la coagulation due aux hormones : Les influences hormonales jouent un rôle majeur. La pilule contraceptive et les préparations hormonales (par exemple, pendant la ménopause) augmentent le risque de thrombose, en particulier en présence de risques supplémentaires tels que le tabagisme ou l’obésité.
Les femmes enceintes ont naturellement une coagulation sanguine accrue – leur risque de thrombose est environ cinq à six fois plus élevé que celui des femmes non enceintes du même âge.
Si d’autres facteurs s’ajoutent (par exemple, le manque d’exercice pendant la grossesse dû au repos au lit en cas de complications), la susceptibilité à une TVP peut encore augmenter de plusieurs fois. La combinaison tabac + pilule est particulièrement critique : si une femme de plus de 35 ans fume et prend la pilule, son risque de thrombose augmente drastiquement – jusqu’à 40 fois par rapport à une non-fumeuse sans pilule. - Thromboses ou embolies pulmonaires antérieures : Quiconque a déjà souffert d’une thrombose (ou d’une embolie) présente un risque accru d’événements ultérieurs. Les vaisseaux sont souvent déjà endommagés et ont tendance à de nouvelles occlusions, à moins qu’une prophylaxie adéquate ne soit mise en place.
- Maladies chroniques : Les maladies cancéreuses (en particulier à un stade avancé) augmentent considérablement le risque de thrombose par divers mécanismes (les cellules tumorales activent le système de coagulation). Une insuffisance cardiaque sévère (faiblesse cardiaque) favorise également les thromboses veineuses, car le flux sanguin est ralenti.
De plus, les maladies hématologiques qui épaississent le sang (par exemple, la polyglobulie) peuvent entraîner une formation accrue de caillots. - Autres facteurs : Les varices (varicose) s’accompagnent d’un moins bon retour sanguin et d’une stase veineuse et sont également considérées comme un facteur de risque. L’obésité sévère (adiposité) augmente la pression sur les veines des jambes et multiplie par trois environ le risque de TVP. Le manque de liquide (déshydratation, par exemple en été ou en cas de consommation insuffisante d’eau) rend le sang plus visqueux et favorise les caillots.
Enfin, le risque de thrombose augmente également de manière significative avec l’âge (>60 ans), car les parois vasculaires et les valvules présentent des altérations dégénératives et la tendance à la coagulation augmente avec l’âge.
Comme on le voit, une thrombose veineuse ne survient généralement pas « de nulle part ». Souvent, plusieurs facteurs de risque agissent ensemble, entraînant la formation d’un caillot. Beaucoup de ces facteurs peuvent être influencés – nous y reviendrons plus tard dans la section Prévention.
Il est important de connaître sa situation de risque personnelle (par exemple, avant d’entreprendre un long voyage en avion ou si l’on choisit une contraception hormonale) et de discuter avec son médecin pour savoir si des mesures préventives sont nécessaires.
Symptômes et signes d’alerte
Une thrombose veineuse profonde peut provoquer des symptômes très variés – des gonflements clairement visibles à l’absence presque totale de symptômes. Cependant, certains signes d’alerte typiques apparaissent et doivent être pris au sérieux :
- Gonflement soudain et unilatéral de la jambe : Souvent, la jambe affectée (mollet, cheville ou toute la jambe) devient soudainement plus épaisse. Le gonflement peut augmenter au cours de la journée. On mesure souvent une circonférence plus grande par rapport au côté opposé.
- Douleurs au mollet ou à la jambe : Des douleurs lancinantes ou crampoïdes au mollet sont généralement typiques, parfois aussi une sensation de pression dans la cuisse. La jambe peut sembler lourde ou tendue, comme si elle était surmenée « comme après une courbature ». La douleur s’intensifie souvent en position debout ou en marchant ; surélever la jambe peut parfois apporter un léger soulagement. La pression sur certains points (mollet, plante du pied) peut être douloureuse (signe de Meyer ou de Payr), de même que la flexion forte du pied (signe de Homans positif) – mais ces signes cliniques sont non spécifiques.
- Modifications cutanées : La jambe affectée est souvent chaude et la peau semble tendue, brillante et décolorée. Typiquement, une décoloration bleuâtre (livide) ou rougeâtre peut apparaître, due à la stase du sang veineux. Les veines superficielles visibles ressortent davantage (appelées veines d’alerte), car le sang cherche des circulations de contournement. Dans les cas graves, la jambe peut également être marbrée pâle (phlegmasia alba/coerulea en cas d’occlusion presque complète).
- Sensation de tension et de lourdeur : De nombreux patients signalent une sensation de pression et de lourdeur dans la jambe. Elle semble « pleine », comme si elle allait éclater. Cette sensation apparaît particulièrement après une position assise prolongée ou le matin au lever et constitue un indice important.
- Légère fièvre, malaise : Certaines personnes touchées présentent des températures subfébriles (autour de 38 °C), un pouls accéléré ou une sensation générale de malaise. Ces symptômes non spécifiques résultent de processus inflammatoires au niveau de la paroi vasculaire et du processus de coagulation en cours.
Important : Tous ces signes ne doivent pas nécessairement être présents. Parfois, les symptômes typiques sont presque totalement absents – en particulier chez les patients immobilisés ou âgés, une TVP peut évoluer silencieusement.
Inversement, un seul des symptômes mentionnés sur la jambe – surtout s’il apparaît de manière aiguë – devrait faire penser à une thrombose. Parce que les symptômes peuvent être si non spécifiques, on parle aussi de « danger silencieux ».
En effet, une thrombose sur trois n’est découverte qu’à travers sa complication, par exemple lorsqu’une embolie pulmonaire survient soudainement. Ne laissez pas cela arriver : en cas de suspicion de thrombose, consultez immédiatement un médecin !
Diagnostic : Comment une TVP est-elle diagnostiquée ?
Le diagnostic d’une thrombose veineuse se fait en plusieurs étapes. Le médecin commencera par une anamnèse approfondie et un examen clinique.
Il vous interrogera sur vos symptômes (depuis quand avez-vous un gonflement ou des douleurs ?), sur les facteurs de risque (par exemple, opération récente, long voyage, maladies de la coagulation familiales) et sur d’éventuelles thromboses antérieures.
Lors de l’examen physique, il recherchera des gonflements visibles, mesurera la circonférence de la jambe et vérifiera la douleur à la pression aux endroits typiques. Des signes cliniques tels qu’un test de Homans positif peuvent également fournir des indices, mais ils ne sont pas – comme mentionné – univoques.
Pour évaluer objectivement la probabilité d’une thrombose, de nombreux médecins utilisent un score comme le score de Wells. Des points sont attribués pour certains éléments (par exemple, œdèmes des jambes, maladie tumorale, immobilisation récente, etc.). Plus le score est élevé, plus la probabilité d’une TVP est grande. En cas de probabilité clinique faible ou moyenne, un test D-dimères est généralement effectué.
Laboratoire : Test D-dimères
Les D-dimères sont des produits de dégradation qui apparaissent lorsqu’un caillot sanguin est décomposé par l’organisme. Un test sanguin des D-dimères peut être utile : si la valeur est normale (négative) et que la probabilité clinique est faible, une TVP est considérée comme très improbable.
Dans ce cas, un test D-dimères négatif exclut une thrombose avec une grande certitude. Attention : une valeur élevée de D-dimères ne prouve pas une thrombose, elle indique seulement que des processus de coagulation ou de dissolution sont en cours quelque part dans le corps.
Les D-dimères peuvent par exemple être également élevés en cas d’inflammations, après des opérations, pendant la grossesse ou en cas de cancer. Par conséquent : en cas de D-dimères positifs ou d’une forte probabilité clinique pré-test, une imagerie est nécessaire.
Imagerie : Échographie et autres procédures
La méthode de référence pour le diagnostic de la thrombose est l’échographie duplex couleur des veines des jambes. Il s’agit d’une échographie spéciale qui visualise à la fois la structure vasculaire et le flux sanguin en couleur. Le médecin effectue une échographie par compression : il appuie sur la veine avec la sonde échographique. Une veine saine peut être complètement comprimée, tandis qu’une veine thrombosée ne s’effondre pas complètement, car le caillot à l’intérieur l’en empêche. Cela permet de déterminer très précisément l’emplacement et l’étendue du thrombus. Cet examen est indolore, sans effets secondaires et peut être répété aussi souvent que nécessaire.
Dans les cas incertains ou pour les zones difficilement accessibles (par exemple, les veines pelviennes), d’autres techniques d’imagerie sont utilisées : la phlébographie classique (angiographie par contraste des veines) est aujourd’hui rarement nécessaire, par exemple si l’échographie ne fournit pas de résultats clairs. Au lieu de cela, une veinographie par résonance magnétique (VRM) ou une angiographie par tomodensitométrie (CT) peut être utile dans des situations spécifiques (par exemple, suspicion de thrombose veineuse pelvienne, thrombose tumorale). En cas de suspicion d’embolie pulmonaire comme complication, une tomodensitométrie des poumons (angiographie CT) serait effectuée. Cependant, pour le diagnostic initial de la thrombose veineuse profonde, l’échographie duplex reste la méthode de choix – rapide, sûre et sans exposition aux radiations.
Thérapie : Comment une thrombose veineuse est-elle traitée ?
Toute thrombose veineuse confirmée doit être traitée immédiatement afin de prévenir la progression du caillot et les complications telles que l’embolie pulmonaire.
Le traitement de la TVP repose essentiellement sur deux piliers : (1) l’inhibition de la coagulation sanguine (médicaments anticoagulants) et (2) l’amélioration du retour veineux (compression et mobilisation). Les directives modernes recommandent une approche structurée en phases :
- Phase initiale (les 5 à 21 premiers jours) : Ici, une anticoagulation à pleine intensité est immédiatement initiée pour stabiliser le caillot actuel ou arrêter sa croissance ultérieure.
L’héparine est le plus souvent utilisée – soit sous forme d’héparine de bas poids moléculaire (HBPM) injectée sous la peau, soit sous forme d’héparine non fractionnée intraveineuse.
Les HBPM (par exemple, l’énoxaparine, la daltéparine) sont souvent préférées aujourd’hui, car elles peuvent être dosées de manière planifiable et ne nécessitent pas de contrôle continu de la coagulation sanguine (INR). Dans de nombreux cas, une injection quotidienne d’héparine est administrée au début. Alternativement, certains nouveaux anticoagulants oraux peuvent être administrés directement dès le premier jour : par exemple, le rivaroxaban ou l’apixaban à une dose initiale plus élevée. Cela évite la phase préalable d’héparine. - Thérapie d’entretien et à long terme (au moins 3 à 6 mois) : Une fois la phase aiguë passée, on passe à une anticoagulation orale, qui est poursuivie pendant plusieurs mois.
Auparavant, le phénprocoumone (Marcoumar) ou la warfarine (antagonistes de la vitamine K) étaient classiquement utilisés, nécessitant un contrôle INR régulier en laboratoire.
Aujourd’hui, les directives recommandent de préférence les nouveaux anticoagulants oraux (NACO/AOD) tels que l’apixaban, le rivaroxaban, le dabigatran ou l’édoxaban, car ils ont une efficacité comparable mais causent beaucoup moins d’hémorragies graves.
Des études ont montré que les AOD entraînaient un taux d’hémorragies graves environ 40 % inférieur à celui du Marcoumar. De plus, les AOD sont plus faciles à utiliser (dose fixe, peu de contrôles). La thérapie d’entretien dure généralement au moins 3 mois, mais souvent 6 mois ou plus – selon les circonstances de la thrombose. S’il s’agissait par exemple d’une TVP non provoquée (sans événement déclencheur) ou si des facteurs de risque persistants existent (par exemple, un cancer), une anticoagulation plus longue, voire permanente, est souvent envisagée.
Les directives allemandes recommandent une anticoagulation à pleine dose et à durée illimitée en cas de risque élevé de récidive. En cas de risque modéré, une prophylaxie secondaire prolongée à dose réduite (par exemple, la moitié de la dose d’AOD) peut être effectuée pour réduire le risque de récidive et minimiser les risques d’hémorragie. Ces décisions sont prises individuellement avec le patient et régulièrement réévaluées. - Prophylaxie secondaire et suivi (au-delà de 6 mois) : Après l’arrêt de l’anticoagulation (ou si elle est poursuivie à faible dose de manière permanente), des contrôles réguliers sont nécessaires.
Le médecin vérifie l’état des veines, les éventuelles séquelles tardives et adapte la médication si nécessaire. Il est important de sensibiliser les patients aux facteurs de risque de futures thromboses – par exemple, qu’en cas d’immobilisation prolongée (voyages, hospitalisation), ils prennent des mesures prophylactiques précoces (par exemple, injections d’héparine, voir prévention ci-dessous).
Compression et mouvement
Outre l’anticoagulation médicamenteuse, la thérapie de compression est une mesure de traitement essentielle. La pression externe sur la jambe accélère le flux sanguin veineux et réduit les œdèmes. Les patients atteints de TVP doivent porter le plus rapidement possible une chaussette de compression médicale graduée (au moins de classe II) sur la jambe affectée. Celle-ci doit être portée quotidiennement, toute la journée – en particulier en se levant, en se tenant debout ou en étant assis.
La compression aide non seulement à réduire l’enflure aiguë, mais réduit également considérablement le risque de syndrome post-thrombotique (SPT) à long terme. Des études montrent que le port régulier de bas de compression peut réduire de moitié l’incidence du SPT.
De plus, dans les cliniques, des pompes de compression pneumatique intermittente sont utilisées chez les patients immobilisés, qui favorisent le retour veineux par un gonflage rythmique des manchettes.
Auparavant, un repos strict au lit était souvent prescrit en cas de TVP, par crainte que le mouvement ne déloge le thrombus. Cependant, les connaissances et les directives actuelles tendent à autoriser une mobilisation précoce sous anticoagulation adéquate, car le mouvement active la pompe musculaire et le thrombus reste plutôt fixé avec une anticoagulation efficace.
Pendant les premiers jours, il faudra néanmoins éviter les efforts physiques intenses et souvent surélever la jambe pour réduire le gonflement.
Dès que la phase aiguë est passée, l’exercice régulier favorise la guérison : la marche, la gymnastique douce ou le balancement des pieds améliorent la circulation. Il est important de rappeler au patient de porter ses bas de compression, surtout en se levant du lit.
Thérapies invasives (lyse, thrombectomie)
Dans la plupart des cas, la combinaison d’anticoagulation et de compression suffit à traiter une thrombose. Le système corporel décompose largement le thrombus avec le temps. Cependant, il existe des situations spéciales où des mesures invasives sont envisagées :
- Thrombolyse (« lyse ») : Il s’agit de tenter de dissoudre activement le caillot à l’aide de médicaments (appelés fibrinolytiques tels que le rt-PA, la streptokinase ou l’urokinase). Cela comporte cependant un risque hémorragique plus élevé (par exemple, hémorragie cérébrale) et n’est donc utilisé que dans des cas sélectionnés – par exemple, en cas de thromboses étendues affectant toute la jambe, ou en cas de danger de mort aigu dû à une embolie pulmonaire.
En cas de phlegmasia cerulea dolens (trouble circulatoire critique de la jambe dû à une TVP massive), une thérapie de lyse est également indiquée pour prévenir une amputation imminente. La lyse est généralement effectuée localement via un cathéter directement dans le thrombus.
Important : Une thrombolyse médicamenteuse n’est efficace que dans les premiers jours, jusqu’à un maximum d’environ 10 jours après le début de la thrombose – plus tard, le thrombus est organisé et plus difficile à dissoudre. - Thrombectomie chirurgicale : Dans ce cas, le caillot sanguin est retiré chirurgicalement de la veine. Cette méthode est très rarement utilisée, uniquement dans des situations potentiellement mortelles ou en cas d’échec de la lyse. Il existe différentes techniques : la thrombectomie ouverte ouvre directement la veine et retire manuellement le thrombus.
Alternativement, un cathéter à ballonnet peut être utilisé, inséré dans la veine par une petite incision. Le ballonnet est gonflé derrière le thrombus et, en se retirant, il « pousse » le thrombus hors du vaisseau. Occasionnellement, un pontage est également mis en place autour de la veine occluse pour dévier le flux sanguin.
Toutes ces procédures sont réservées aux centres spécialisés et ne sont envisagées que si des dommages graves menacent sans intervention (par exemple, perte imminente d’un membre). - Filtre de la veine cave : Si une anticoagulation est absolument impossible (par exemple, en raison d’un risque élevé d’hémorragie dû à une opération récente) et qu’une TVP importante est présente, un filtre de la veine cave peut être temporairement inséré dans la grande veine cave. Celui-ci intercepte les particules de caillot qui pourraient se détacher et prévient une embolie pulmonaire.
Dès que possible, le filtre est retiré et un traitement médicamenteux est initié, car les filtres peuvent eux-mêmes provoquer des thromboses à long terme.
– Remarque : Cette mesure est très spécifique et est également rarement utilisée ; elle ne doit être employée que sur recommandation des directives dans des cas sélectionnés.
En résumé, le traitement vise à contrôler le thrombus existant et à aider le corps à le décomposer, à prévenir de nouveaux caillots et à minimiser les dommages consécutifs. Le traitement aigu de la TVP se poursuit sans transition par une prophylaxie secondaire et un suivi à plus long terme – dans cette phase, il s’agit avant tout de prévenir les complications.
Complication aiguë : Embolie pulmonaire
La complication aiguë la plus dangereuse d’une thrombose veineuse profonde est l’embolie pulmonaire (EP). Une partie du thrombus (ou même l’ensemble) se détache et est transportée par le flux sanguin veineux via le cœur vers les artères pulmonaires.
Là, le caillot obstrue un vaisseau pulmonaire, ce qui entraîne une hypoxie aiguë et une surcharge circulatoire. Le spectre va des petites embolies à peine remarquées à l’arrêt cardio-circulatoire soudain en cas d’embolie fulminante. Environ 40 à 100 mille décès par an en Allemagne sont dus à des embolies pulmonaires – beaucoup d’entre elles suite à une TVP non diagnostiquée.
Les symptômes d’une embolie pulmonaire peuvent être : essoufflement soudain, respiration et rythme cardiaque accélérés, douleurs thoraciques lancinantes qui s’aggravent à l’inspiration, anxiété, sueurs et éventuellement toux avec expectorations sanglantes. La pâleur ou la coloration bleuâtre (cyanose) des lèvres et des ongles indiquent une grave hypoxie.
Cependant, de petites embolies peuvent également provoquer des symptômes atypiques ou légers – par exemple, seulement un peu de toux et une légère sensation de pression dans la poitrine.
Attention : Une embolie pulmonaire est une urgence médicale ! En cas d’essoufflement soudain inexpliqué ou de fortes douleurs thoraciques après une thrombose ou en cas de suspicion de thrombose, il faut appeler immédiatement les urgences. Toute suspicion d’EP nécessite un diagnostic immédiat (angiographie CT) et, si nécessaire, une thérapie de lyse ou des soins intensifs, car il y a un danger de mort à court terme.
Complication à long terme : Syndrome post-thrombotique
Alors que l’embolie pulmonaire survient en quelques heures à quelques jours, le syndrome post-thrombotique (SPT) n’apparaît souvent que des semaines, voire des mois après une TVP surmontée, comme une conséquence chronique.
La thrombose endommage ou détruit souvent les valvules veineuses dans le segment affecté. Même si le caillot a été résorbé par le corps, les parois veineuses et les valvules restent cicatrisées et incompétentes. Une insuffisance veineuse chronique se développe dans la jambe affectée – c’est ce qu’on appelle le SPT.
Les symptômes typiques du syndrome post-thrombotique sont : une tendance persistante au gonflement de la jambe (surtout la cheville et le mollet), qui augmente au cours de la journée.
Sensation de lourdeur et de douleur dans la jambe, surtout après une longue période debout ou assise. La peau peut se décolorer (hyperpigmentation brunâtre) et durcir ; des eczémas de stase, des démangeaisons ou des inflammations cutanées apparaissent fréquemment. Dans les cas graves, des ulcères de jambe ouverts (ulcères veineux) se développent, qui guérissent mal. De plus, des varices secondaires se forment en conséquence de la stase chronique.
En résumé, le SPT peut considérablement altérer la qualité de vie – jambes lourdes, altérations cutanées inesthétiques et plaies chroniques peuvent limiter la vie quotidienne et la mobilité.
Malheureusement, un SPT est relativement fréquent : environ 20 à 50 % des patients développent au moins des symptômes légers de SPT dans les 1 à 2 ans suivant une TVP, environ 30 % ont des symptômes chroniques perceptibles, et environ 5 % souffrent d’un SPT sévère avec ulcères.
La meilleure « thérapie » du SPT est la prévention, c’est-à-dire un traitement conséquent de la TVP aiguë dès le début. Des études montrent qu’une mobilisation précoce sous protection de l’anticoagulation ainsi qu’un traitement de compression conséquent réduisent le risque de SPT.
Pour les patients qui développent néanmoins un SPT, il existe les approches thérapeutiques suivantes :
- Bas de contention : Le port constant et à vie de bas de compression (classe II/III) sur la jambe affectée est la mesure la plus importante. La pression aide à réduire les gonflements et à soutenir la fonction de pompe veineuse.
- Thérapie par le mouvement : La gymnastique régulière et l’entraînement à la marche peuvent renforcer la pompe musculaire-veineuse. La physiothérapie avec des exercices spécifiques (pompe du mollet, pointe des pieds, vélo en position couchée) est très utile. Il faut éviter de rester longtemps debout ou assis – il est préférable de marcher de temps en temps ou de surélever la jambe.
- Soins de la peau : La peau du mollet nécessite beaucoup d’attention. L’application quotidienne de lotions hydratantes la maintient souple et prévient les fissures. En cas d’eczémas débutants, des pommades prescrites par le médecin (par exemple, à base de cortisone) peuvent aider.
- Traitement des ulcères : Les jambes ouvertes sont traitées avec des pansements spéciaux ; en plus de la compression, une thérapie moderne des plaies est souvent nécessaire. Un centre de plaies ou un médecin spécialisé en phlébologie devrait être impliqué. Il est important de prévenir ou de traiter systématiquement les infections (si nécessaire, antibiotiques). Dans les cas très tenaces, des mesures chirurgicales (greffe de peau, pontage veineux) peuvent également être envisagées.
- Médicaments : Pour soulager les symptômes du SPT, des veinotoniques (médicaments veineux à base de plantes comme la vigne rouge, la diosmine/hespéridine) sont parfois utilisés, censés améliorer la microcirculation. Les preuves sont limitées, mais dans des cas individuels, ils peuvent aider subjectivement. Les anti-inflammatoires (AINS) ou les crèmes à base de cortisone peuvent réduire les inflammations et les douleurs locales. Dans les cas graves avec thromboses répétées, une anticoagulation prolongée peut être envisagée pour prévenir de nouvelles occlusions.
Le SPT exige souvent beaucoup de patience et une participation disciplinée du patient. Cependant, grâce à des mesures appropriées, une amélioration peut généralement être obtenue et des conséquences plus graves (comme de grands ulcères) évitées. Demandez conseil à des spécialistes vasculaires si vous avez des symptômes persistants après une thrombose.
Prévention : Comment prévenir une thrombose ?
Compte tenu de la dangerosité potentielle d’une TVP, il est judicieux de miser sur la prévention – surtout si l’on présente des facteurs de risque.
De nombreuses thromboses peuvent être évitées par des mesures simples. La prévention se divise en prévention primaire (éviter un premier événement) et prévention secondaire (éviter une récidive chez les personnes déjà touchées). Voici les recommandations les plus importantes :
- Mouvement et activité : « S’asseoir, c’est le nouveau fumer », dit-on – en fait, le manque d’exercice est l’un des principaux facteurs de risque évitables. Une activité physique régulière maintient le flux sanguin veineux en mouvement. Seulement 30 minutes de marche, de vélo ou de natation la plupart des jours de la semaine réduisent considérablement le risque.
Au quotidien, de petites habitudes aident : prendre plus souvent les escaliers au lieu de l’ascenseur, se lever toutes les heures au bureau et faire quelques pas, se lever toutes les 1 à 2 heures en avion ou faire des exercices de mollets en position assise.
La gymnastique veineuse (balancement des pieds, alternance entre la pointe des pieds et le talon) peut également être pratiquée partout. Important : éviter de rester longtemps assis ou debout – si ce n’est pas possible autrement, interrompre aussi souvent que possible. - Viser un poids normal : L’obésité sollicite les veines des jambes. Une réduction de poids diminue la pression veineuse et améliore la santé vasculaire générale.
Une alimentation équilibrée et saine – riche en légumes, en fibres, avec peu de sucre et de graisses saturées – soutient non seulement le système cardiovasculaire, mais aide également à réguler le poids. Buvez suffisamment (au moins 1,5 à 2 litres par jour d’eau ou de thé non sucré), surtout en voyage ou en été, pour maintenir le sang « fluide ». - Arrêter de fumer : Fumer endommage les vaisseaux et favorise les réactions inflammatoires. Surtout en combinaison avec d’autres facteurs (pilule, grossesse), cela multiplie le risque de thrombose.
Arrêter de fumer est l’une des mesures préventives les plus importantes – cela a un impact positif non seulement sur les thromboses, mais sur la santé en général. Quelques mois sans fumer améliorent déjà considérablement la fonction vasculaire. - Bas de compression dans les situations à risque : Si vous savez que vous serez immobilisé pendant une longue période – par exemple, un vol long-courrier (>4 heures) ou un voyage en bus/voiture –, portez préventivement des bas de compression (classe I ou bas de voyage).
Ceux-ci exercent une pression sur les jambes et empêchent le sang de stagner dans les veines. De plus, levez-vous régulièrement en chemin, faites des cercles avec les pieds et buvez suffisamment.
Lors d’opérations planifiées, les médecins en clinique veillent à la prophylaxie de la thrombose : les patients à risque reçoivent souvent des injections d’héparine à titre prophylactique, ainsi que des bas de compression ou une compression pneumatique. N’hésitez pas à aborder activement le sujet avec votre médecin – surtout si vous avez déjà eu une thrombose. Les personnes alitées (par exemple, les personnes dépendantes ou en post-partum) devraient également porter des bas de compression et être mobilisées autant que possible. - Minimiser les facteurs de risque : Essayez d’éliminer les risques influençables. Cela inclut, par exemple, de passer à d’autres méthodes de contraception, en consultation avec le médecin, si vous avez des facteurs de risque supplémentaires (tabagisme, thrombophilie génétique, obésité sévère). Une bonne régulation de la tension artérielle et de la glycémie (en cas d’hypertension ou de diabète) protège également les vaisseaux.
Les varices doivent être traitées – des procédures modernes et mini-invasives (laser, radiofréquence ou colle veineuse) peuvent éliminer les varices et ainsi éliminer une source potentielle de thrombose. En fin de compte, c’est la somme de nombreux petits changements de mode de vie qui, en combinaison, a un effet préventif significatif. - Après une thrombose : Prévention secondaire ! Quiconque a déjà eu une TVP (ou une embolie pulmonaire) doit être particulièrement vigilant. Le risque de récidive est élevé, surtout dans les premières années suivant l’événement.
Souvent, le médecin vous recommandera une fluidification sanguine continue pendant un certain temps au-delà de la phase aiguë (par exemple, un AOD à faible dose) – prenez-la aussi longtemps que prescrit. Des examens de contrôle (échographie) doivent être effectués selon la recommandation médicale afin de détecter un nouveau thrombus à temps.
En résumé : Un mode de vie sain pour les veines – mouvement, poids normal, arrêt du tabac – permet de gagner beaucoup. De plus, les mesures de prophylaxie médicale telles que les injections d’héparine ou les bas de compression dans des situations à risque clairement définies protègent contre une thrombose. Beaucoup de ces étapes préventives peuvent sembler banales, mais elles sont extrêmement efficaces. La directive sur la prophylaxie de la thrombose souligne qu’une grande partie des thromboembolies veineuses peut ainsi être évitée.
Directives et recommandations fondées sur des preuves
Le diagnostic et le traitement de la thrombose veineuse sont effectués en Europe et dans le monde entier selon des directives claires, élaborées par des experts sur la base des preuves scientifiques actuelles. En Allemagne, une directive complète sur le « Diagnostic et le traitement de la thrombose veineuse et de l’embolie pulmonaire » a été publiée pour la dernière fois en 2023.
17 sociétés médicales spécialisées y ont participé en tant que chefs de file – dont la Société allemande d’angiologie (DGA) – et des contributions d’Autriche et de Suisse ont également été incluses.
Des recommandations similaires sont mises en œuvre aux Pays-Bas, au Danemark, en Suède et dans d’autres pays scandinaves, car toutes ces directives s’orientent vers des études et des documents de consensus internationaux.
Voici quelques points clés importants des directives (simplifiés pour les patients) :
- Anticoagulation rapide : Dès qu’une TVP est diagnostiquée, l’anticoagulation doit être initiée sans délai – toutes les directives le confirment. Plus le traitement est précoce, plus le risque d’embolie est faible et meilleures sont les chances de récupération de la veine.
- Préférence aux AOD : Les nouveaux anticoagulants oraux (AOD) sont – en l’absence de contre-indications – recommandés comme traitement de première intention, car ils sont aussi efficaces que les antagonistes de la vitamine K, mais entraînent moins de complications hémorragiques et sont plus faciles à manipuler.
Les exceptions sont des situations particulières comme l’insuffisance rénale sévère ou le syndrome des antiphospholipides ; dans ces cas, l’héparine ou le Marcoumar sont toujours utilisés. Pendant la grossesse, les héparines sont également préférées, car les AOD ne sont pas autorisés dans ce cas. - Durée du traitement selon le profil de risque : Les directives définissent clairement la durée minimale d’une anticoagulation – généralement 3 mois, dans certaines constellations 6 mois. Ensuite, la décision de poursuivre le traitement est prise en fonction du profil de risque. En cas de TVP non provoquée ou de facteurs de risque permanents (par exemple, thrombophilie, cancer actif), une anticoagulation plus longue ou illimitée est généralement poursuivie.
Dans ce cas, une dose d’entretien réduite peut être envisagée (par exemple, rivaroxaban 10 mg par jour ou apixaban 2,5 mg 2 fois par jour) après les 6 premiers mois, car des études ont montré que cette faible dose maintient efficacement le risque de récidive à un niveau bas, mais a moins d’effets secondaires. L’évaluation individuelle du rapport bénéfice-risque (risque de nouvelle thrombose vs. risque hémorragique de la fluidification sanguine) est toujours au premier plan. - Stratégie diagnostique : Pour le diagnostic, une approche échelonnée est recommandée : d’abord évaluer la probabilité clinique (par exemple, score de Wells), puis utiliser spécifiquement les D-dimères en cas de risque incertain, et enfin confirmer par imagerie (principalement échographie duplex). Cela permet d’éviter les sur- et sous-diagnostics. En cas de suspicion d’embolie pulmonaire, une procédure similaire est suivie, éventuellement avec une CT immédiate en cas de symptômes à haut risque.
- Gestion interdisciplinaire : Les directives soulignent que différents spécialistes devraient souvent collaborer – médecins généralistes, angiologues, phlébologues, radiologues et urgentistes, selon la situation.
En particulier pour le suivi (prévention, traitement du SPT), les spécialistes vasculaires et les phlébologues sont sollicités pour assurer la meilleure prise en charge possible. - Éducation du patient : Un autre point est l’information du patient. Chaque patient atteint de thrombose doit recevoir des instructions sur le comportement au quotidien, les signes de complications (quand consulter un médecin) et la nécessité de l’observance (prendre régulièrement les médicaments, porter des bas de compression). Il est prouvé que les patients informés ont de meilleurs résultats, car ils peuvent participer activement (mot-clé : mesures de mode de vie, voir ci-dessus).
Pour les patients en Allemagne, en Autriche et en Suisse, il existe également de nombreuses informations et brochures des sociétés vasculaires, des caisses d’assurance maladie (par exemple, AOK) et des portails de santé, qui résument les recommandations des directives dans un langage compréhensible. Utilisez ces sources fiables pour vous informer davantage.
Important : Le traitement d’une thrombose veineuse est aujourd’hui effectué partout selon des normes reconnues, de sorte que vous pouvez – que ce soit à Berlin, Vienne ou Stockholm – faire confiance à une thérapie fondée sur des preuves.
Vigilance et prévention sauvent des vies
Une thrombose veineuse n’est pas un événement que l’on peut ignorer. Les risques sont trop grands si une embolie pulmonaire survient sans traitement ou si des dommages chroniques persistent.
Mais elle ne doit pas non plus provoquer de panique : grâce à la médecine moderne, une thrombose est très bien traitable, et une thérapie rapide offre de bonnes chances de guérison complète. Les points essentiels à retenir de cet article sont :
- Reconnaître : Soyez attentif aux signes avant-coureurs possibles dans votre corps. Un gonflement unilatéral de la jambe, des douleurs ou une décoloration de la peau sont des signaux d’alarme – mieux vaut consulter un médecin une fois de trop que de passer à côté d’une thrombose. N’hésitez pas à demander un avis médical même en cas de douleurs inexpliquées aux jambes, surtout si des facteurs de risque sont présents.
- Traiter : Si une thrombose est diagnostiquée, suivez scrupuleusement les recommandations médicales. Injections d’héparine, comprimés, bas de compression – toutes ces mesures éprouvées vous protègent d’une embolie pulmonaire et minimisent les séquelles tardives.
Prenez vos médicaments régulièrement et n’interrompez pas le traitement de votre propre initiative, simplement parce que les symptômes aigus diminuent. La durée complète du traitement (généralement 3 à 6 mois) est importante pour prévenir une récidive. - Prévenir : Menez une vie aussi favorable que possible à vos veines. Intégrez l’activité physique dans votre quotidien, évitez de fumer, maîtrisez votre poids. Surtout si vous savez que vous êtes vulnérable (antécédents familiaux, thrombose antérieure), parlez à votre médecin d’une prophylaxie supplémentaire dans des situations particulières.
Souvent, des mesures simples suffisent – par exemple, une injection préventive d’héparine et le port de bas de voyage avant un long vol, pour être sûr. - S’informer : Utilisez des sources fiables et des offres telles que les formations sur la thrombose. La connaissance apporte la sécurité. Plus vous en savez sur le danger silencieux dans les veines, mieux vous pouvez vous en protéger. Et en cas d’urgence, vous saurez exactement quoi faire.
Enfin, une pensée encourageante : grâce aux progrès de la médecine, la thrombose veineuse est aujourd’hui maîtrisable. Autrefois redoutée et souvent mortelle, nous disposons désormais de médicaments et de méthodes efficaces pour sauver la vie des patients et réduire les séquelles tardives.
Il est crucial d’agir à temps – alors la thrombose perdra son caractère effrayant. Restez donc vigilant, prenez des précautions et n’hésitez pas à demander de l’aide immédiatement en cas de suspicion. Votre vie veineuse saine vous en remerciera !
Sources
- Société allemande de phlébologie et de lymphologie (DGPL) : Thrombose – Maladies veineuses. Page d’information patient de la DGPL sur la thrombose veineuse, incluant définition, fréquence, causes, symptômes, diagnostic, thérapie et prévention. (Consulté le 14/09/2025)
- Pharmacie au Globus (Palmpharma) : Thrombose – Facteurs de risque, symptômes & traitement. Guide de santé d’une pharmacie avec un aperçu des signes et causes de la thrombose. Contient notamment des listes de facteurs de risque (par exemple, tabagisme, pilule, grossesse) et décrit les options thérapeutiques comme l’héparine, la thrombolyse et la thrombectomie. (Consulté le 14/09/2025)
- Vorsorge-Online (Portail d’information sur les valeurs de laboratoire/IPF) : Thrombose : tests de laboratoire pour la coagulation sanguine. Article sur la formation de la thrombose, la thrombophilie et la prévention. Explique notamment le facteur V de Leiden (résistance à l’APC) comme thrombophilie fréquente et donne des conseils de prévention (activité physique quotidienne, éviter de fumer, bas de compression en voyage). (Consulté le 14/09/2025)
- IHAMZ, Université de Zurich : Ligne directrice IHAMZ – Diagnostic et traitement de la thrombose veineuse profonde (TVP). Ligne directrice actuelle (2019) de l’Institut de médecine générale de Zurich, en coopération avec les sociétés spécialisées suisses. Comprend des recommandations fondées sur des preuves pour le traitement aigu et à long terme (par exemple, DOAC préféré au VKA, durée de l’anticoagulation selon le profil de risque, bénéfice de la thérapie de compression). (Consulté le 14/09/2025)
- Ligne directrice S2k (Allemagne 2023) : Söffker G. et al. « 10 messages clés de la ligne directrice S2k sur le diagnostic et le traitement de la thrombose veineuse et de l’embolie pulmonaire », dans : Medizinische Klinik – Intensivmedizin und Notfallmedizin 118(5), 2023. Résumé des recommandations les plus importantes de la ligne directrice germano-austro-suisse révisée en 2023, y compris l’algorithme diagnostique (score de Wells, D-dimères, imagerie) et les étapes thérapeutiques (anticoagulation, stratification du risque en cas d’EP). (Consulté le 14/09/2025)
- Portail de santé Autriche: Thrombose veineuse profonde (TVP, phlébothrombose). Portail de santé autrichien avec des informations pour les patients sur la TVP, y compris la description des symptômes chez les femmes enceintes, les facteurs de risque et la référence aux normes de traitement nationales. (Consulté le 14/09/2025)